Đó không chỉ là thành quả của y học hiện đại mà còn là minh chứng sống động cho tinh thần tận tụy, sự phối hợp đa chuyên khoa và ý chí không bỏ cuộc của đội ngũ thầy thuốc trong cuộc chiến giành lại sự sống cho người bệnh.
Cơn đau âm ỉ và sai lầm chết người từ viên thuốc giảm đau
Cuộc sống của ông N.V.T (61 tuổi) vốn dĩ đang bình lặng thì bất ngờ đảo lộn bởi những cơn đau bụng vùng thượng vị. Ban đầu, cơn đau chỉ xuất hiện âm ỉ phía trên rốn, đôi khi kèm theo sốt nhẹ và cảm giác khó chịu trong bụng. Nghĩ rằng mình chỉ bị rối loạn tiêu hóa thông thường, ông T. không quá lo lắng.
Do chưa thể đến bệnh viện ngay, ông đã tự mua thuốc giảm đau uống tại nhà với hy vọng cơn đau sẽ nhanh chóng qua đi. Tuy nhiên, chính quyết định tưởng chừng vô hại này lại trở thành sai lầm nguy hiểm.
Theo các bác sĩ, thuốc giảm đau có thể làm lu mờ những triệu chứng cảnh báo quan trọng của cơ thể, khiến người bệnh chủ quan trong khi tổn thương bên trong vẫn âm thầm tiến triển nặng. Trong trường hợp của ông T., sau 5 ngày chịu đựng, cơn đau không những không giảm mà còn lan khắp ổ bụng, kèm theo tình trạng mệt mỏi, suy kiệt rõ rệt.
Khi được gia đình đưa đến cấp cứu tại Bệnh viện Thống Nhất, các bác sĩ nhận định tình trạng của ông đã rơi vào mức “báo động đỏ”.
Giây phút nghẹt thở: ngưng tim ngay trên bàn mổ
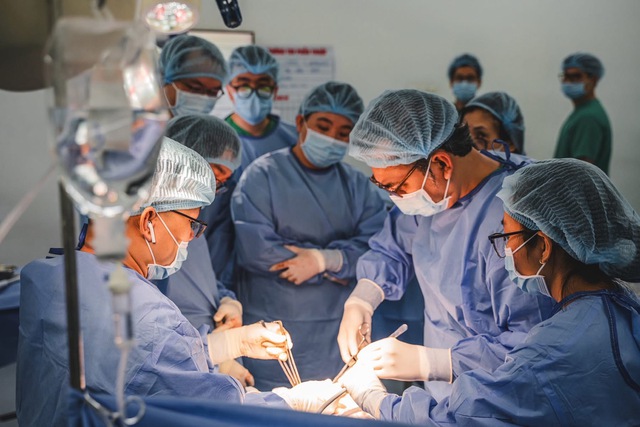
Qua thăm khám lâm sàng và thực hiện các xét nghiệm, chẩn đoán hình ảnh khẩn cấp, các bác sĩ xác định ông T. bị thủng dạ dày – một cấp cứu ngoại khoa cực kỳ nguy hiểm.
Khi dạ dày bị thủng, dịch tiêu hóa chứa axit, enzyme và thức ăn tràn ra ổ bụng, gây viêm phúc mạc toàn thể. Nếu không được xử trí kịp thời, người bệnh nhanh chóng rơi vào tình trạng nhiễm trùng nhiễm độc nặng, dẫn đến sốc nhiễm khuẩn và suy đa cơ quan.
Ngay lập tức, một cuộc hội chẩn khẩn cấp được tiến hành. Bệnh nhân được chuyển thẳng vào phòng mổ để phẫu thuật cấp cứu.
Tuy nhiên, biến cố nghiêm trọng đã xảy ra ngay khi ca mổ bắt đầu. Do tình trạng nhiễm trùng quá nặng, bệnh nhân rơi vào sốc nhiễm khuẩn và ngưng tim, ngưng thở ngay trên bàn mổ.
BSCKI Đỗ Duy Đạt, Khoa Ngoại Tiêu hóa – người trực tiếp tham gia ca phẫu thuật – nhớ lại khoảnh khắc đầy căng thẳng:
“Lúc đó, toàn bộ ê-kíp phải tập trung tối đa cho hồi sức tim phổi. Ưu tiên hàng đầu là khôi phục tuần hoàn để giữ lại sự sống cho bệnh nhân. Khi nhịp tim trở lại, chúng tôi lập tức bước vào cuộc chạy đua với thời gian để xử lý ổ bụng vốn đã bị tàn phá nặng nề do bệnh nhân nhập viện quá muộn.”
Chiến lược “kiểm soát thương tổn” – chìa khóa của sự sinh tồn
Trước tình trạng nguy kịch của bệnh nhân, các bác sĩ đã quyết định áp dụng chiến lược phẫu thuật kiểm soát thương tổn (Damage Control Surgery) – phương pháp hiện được khuyến cáo trong các trường hợp cấp cứu ngoại khoa nặng theo hướng dẫn của World Society of Emergency Surgery.

Thay vì cố gắng sửa chữa triệt để mọi tổn thương trong một ca mổ kéo dài – điều mà cơ thể đang suy kiệt của bệnh nhân không thể chịu đựng nổi – ê-kíp phẫu thuật lựa chọn phương án tập trung vào những mục tiêu sống còn trước mắt.
Ba nhiệm vụ cốt lõi được đặt ra gồm:
Hồi sức tích cực nhằm ổn định huyết động cho người bệnh.
Làm sạch ổ bụng và kiểm soát nguồn nhiễm trùng lan rộng.
Tạo đường nuôi ăn để duy trì dinh dưỡng tối thiểu cho cơ thể.
Chiến lược này giúp bệnh nhân vượt qua giai đoạn sốc cấp tính – bước ngoặt quan trọng mở ra cơ hội sống cho ông T.
Hành trình hơn 90 ngày kiên trì giành lại sự sống
Sau ca mổ đầu tiên, cuộc chiến thực sự mới bắt đầu.
Do tình trạng nhiễm trùng kéo dài trước khi nhập viện, cơ thể ông T. rơi vào trạng thái suy kiệt trầm trọng. Nhiều cơ quan trong cơ thể có dấu hiệu suy giảm chức năng.
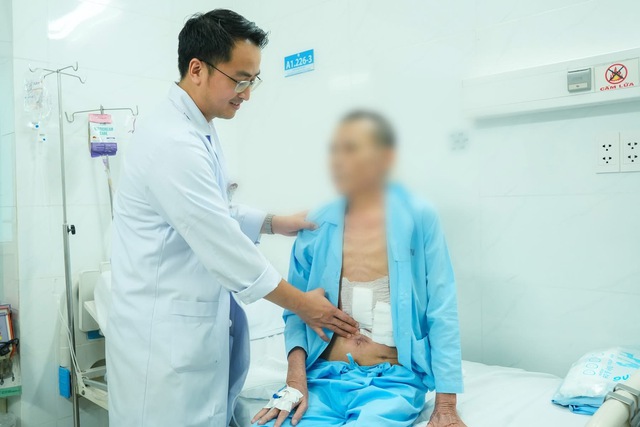
Trong suốt hơn ba tháng điều trị tại Khoa Ngoại Tiêu hóa, bệnh nhân phải trải qua nhiều lần phẫu thuật bổ sung và các can thiệp chuyên sâu. Mỗi khi một biến chứng được kiểm soát, thách thức mới lại xuất hiện.
Các bác sĩ phải đối mặt với hàng loạt vấn đề nghiêm trọng:
Nhiễm trùng tái phát do vi khuẩn kháng thuốc.
Rò tiêu hóa cung lượng cao – một biến chứng ngoại khoa rất khó xử trí.
Tràn dịch màng phổi do tình trạng nhiễm trùng lan rộng.
Để kiểm soát tình trạng rò tiêu hóa – được xem là “nỗi ám ảnh” của các phẫu thuật viên – ê-kíp điều trị đã áp dụng nhiều kỹ thuật hiện đại.
Trong đó có hệ thống hút áp lực âm (VAC) giúp kiểm soát dịch tiết, làm sạch vết thương và kích thích mô hạt phát triển. Bên cạnh đó, kỹ thuật truyền dịch tiêu hóa hoàn hồi vào ruột non được thực hiện nhằm giữ lại enzyme và dưỡng chất của cơ thể, tránh rối loạn điện giải và suy dinh dưỡng nặng.
Những can thiệp này đòi hỏi sự tỉ mỉ, kiên trì và theo dõi sát sao từng giờ của đội ngũ y bác sĩ.
Sức mạnh của sự phối hợp đa chuyên khoa
Thành công của ca bệnh không chỉ đến từ kỹ thuật phẫu thuật mà còn là kết quả của sự phối hợp chặt chẽ giữa nhiều chuyên khoa.
Trong suốt quá trình điều trị, bệnh nhân được chăm sóc toàn diện bởi một “mạng lưới” chuyên môn gồm ngoại khoa, hồi sức tích cực, dinh dưỡng lâm sàng, dược lâm sàng và phục hồi chức năng.
Các chuyên gia dinh dưỡng xây dựng chế độ nuôi dưỡng đặc biệt nhằm cải thiện thể trạng cho bệnh nhân vốn đã suy kiệt nghiêm trọng. Dược sĩ lâm sàng theo dõi sát việc sử dụng kháng sinh liều cao và phối hợp nhiều loại thuốc để kiểm soát các chủng vi khuẩn đa kháng.
Song song đó, các chuyên viên phục hồi chức năng hỗ trợ bệnh nhân vận động sớm, giúp phòng ngừa biến chứng viêm phổi do nằm lâu và hạn chế tình trạng teo cơ.
ThS.BS Phạm Quang Nhật – người trực tiếp theo dõi bệnh nhân trong suốt quá trình điều trị – chia sẻ:
“Có những thời điểm tình trạng bệnh nhân rất bấp bênh, tưởng chừng khó vượt qua. Tuy nhiên, toàn bộ ê-kíp đều kiên trì theo dõi và điều chỉnh phác đồ điều trị từng ngày. Việc người bệnh hồi phục sau hơn ba tháng là kết quả rất đáng mừng.”
Ngày trở về và lời cảnh báo cho cộng đồng
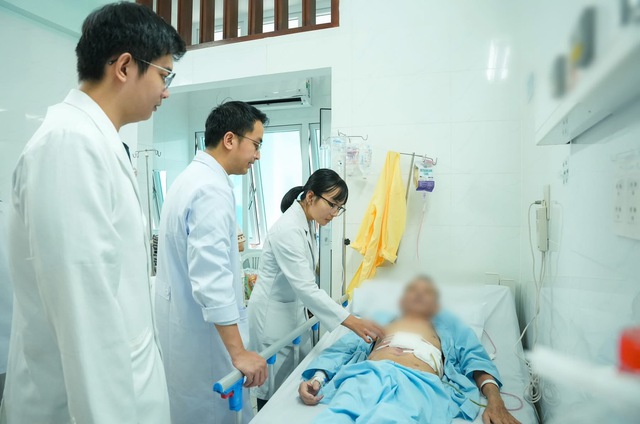
Sau hơn 90 ngày điều trị tích cực, điều kỳ diệu cuối cùng cũng đến. Từ một bệnh nhân từng ngưng tim trên bàn mổ, ông N.V.T đã dần hồi phục.
Hiện nay, ông có thể tự đi lại, ăn uống bình thường và sinh hoạt gần như trở lại như trước khi mắc bệnh. Những lần tái khám gần đây cho thấy sức khỏe của ông ổn định, các chức năng cơ quan đang phục hồi tốt.
Ngày xuất viện, niềm vui hiện rõ trên gương mặt của cả gia đình và các y bác sĩ – những người đã kiên trì đồng hành suốt chặng đường dài đầy thử thách.
Từ câu chuyện này, các bác sĩ Bệnh viện Thống Nhất đưa ra khuyến cáo quan trọng đối với cộng đồng: không nên chủ quan với những cơn đau bụng cấp tính.
Theo BS Đỗ Duy Đạt, việc tự ý sử dụng thuốc giảm đau tại nhà có thể che lấp các triệu chứng nguy hiểm, khiến người bệnh bỏ lỡ “thời gian vàng” trong cấp cứu ngoại khoa.
“Khi xuất hiện các dấu hiệu đau bụng bất thường, đặc biệt là đau vùng thượng vị kèm theo sốt hoặc tình trạng đau tăng dần, người dân cần đến ngay các cơ sở y tế để được thăm khám và xử trí kịp thời,” bác sĩ nhấn mạnh.
Ca đại phẫu cứu sống bệnh nhân N.V.T không chỉ là một thành công về mặt chuyên môn mà còn là biểu tượng của tinh thần tận hiến trong ngành y. Hơn 90 ngày kiên trì giành giật sự sống cho người bệnh đã cho thấy năng lực chuyên môn, sự phối hợp hiệu quả giữa các chuyên khoa và đặc biệt là tấm lòng của những người thầy thuốc.
Giữa những giây phút tưởng chừng không còn hy vọng, chính sự quyết tâm và lòng nhân ái ấy đã tạo nên kỳ tích hồi sinh – trả lại cuộc sống cho một con người từ lằn ranh sinh tử.
Tấn Tài
