TNV - Các bác sĩ Bệnh viện Bình Dân vừa hội chẩn liên viện với Viện Tim TP.HCM để phẫu thuật cứu tính mạng ông P.H.P (64 tuổi) có ung thư thận trái có chồi bướu lan vào tĩnh mạch chủ đến gần sát tâm nhĩ phải. Nếu không được phẫu thuật kịp thời, người bệnh nguy cơ tử vong trong vài ngày khi chồi bướu gây tắc đường máu đổ về tim hoặc thuyên tắc động mạch phổi trên nền đái tháo đường và xơ vữa mạch vành.
Đây là một trường hợp phẫu thuật rất khó, đòi hỏi sự phối hợp nhịp nhàng của các bác sĩ thuộc nhiều chuyên khoa bao gồm Tiết niệu, Mạch máu, Tim mạch, Gan mật, Nội khoa và ê kíp Gây mê hồi sức giàu kinh nghiệm để thực hiện các mục tiêu: (1) lấy toàn bộ chồi bướu, huyết khối trong tim và tĩnh mạch chủ, (2) phòng ngừa bướu và huyết khối làm tắc động mạch phổi, (3) bảo đảm huyết động học cho bệnh nhân, không mất nhiều máu, (4) phòng ngừa thiếu máu các tạng và (5) cắt thận trái có bướu. Việc thực hiện phẫu thuật là một quyết định phải rất “cân não” vì người bệnh có nhiều bệnh nền phối hợp bao gồm đái tháo đường loại 2, xơ vữa mạch vành, nguy cơ nhồi máu cơ tim và tử vong ngay trong hoặc sau mổ lên tới 90%.
 Các bác sĩ thăm người bệnh trước khi xuất viện
Các bác sĩ thăm người bệnh trước khi xuất viện
Ông P.H.P tình cờ được phát hiện bướu thận trái khi đi khám sau 3 tuần người bệnh có triệu chứng tiểu máu đỏ tươi kèm theo máu cục. Tại Bệnh viện Bình Dân, qua phim MSCT-scan các bác sĩ phát hiện ông có một khối u thận trái kích thước 68x49mm đã xâm lấn mô mỡ xung quanh. Điều đáng lưu ý là khối u này có chồi bướu ăn lan vào tĩnh mạch chủ, tiến sát tâm nhĩ phải. Phẫu thuật là cách duy nhất để cứu tính mạng người bệnh trước khi chồi bướu xâm lấn vào tim hoặc thuyên tắc động mạch phổi. Quá trình phẫu thuật này còn phải có sự hỗ trợ của hệ thống tuần hoàn ngoài cơ thể để kiểm soát và cô lập tim, không cho máu đổ về đoạn tĩnh mạch đang phẫu thuật để các bác sĩ mới thao tác chính xác.
Ngoài ra, việc tiến hành phẫu thuật còn gặp phải nhiều thách thức là người bệnh có bệnh lý nền phức tạp bao gồm xơ vữa và hẹp mạch vành. Sau hội chẩn tim mạch, các bác sĩ đánh giá nguy cơ nhồi máu cơ tim của người bệnh trong và sau phẫu thuật khoảng 80%, nguy cơ tử vong lên đến 90%.
Trước tình hình tính mạng của người bệnh như “chỉ mành treo chuông”, Hội đồng khoa học của Bệnh viện Bình Dân đã được triệu tập với sự chủ trì của Giám đốc Bệnh viện để lên kế hoạch chi tiết thực hiện phẫu thuật để đảm bảo khả năng thành công cao nhất cho người bệnh này. Cuộc phẫu thuật có 10-20% cơ hội cứu được người bệnh bằng việc kiểm soát cùng lúc nhiều vấn đề bệnh lý phức tạp và sự phối hợp nhịp nhàng của các ê-kíp phẫu thuật từ Tim mạch, Tiết niệu, Gan mật, Gây mê hồi sức. Ca phẫu thuật đòi hỏi các bác sĩ tham gia phải thực hiện từng thao tác thuần thục, chuẩn xác và tiết kiệm từng thời khắc cho người bệnh trên bàn mổ.
Vào sáng ngày 19/05/2023, người bệnh được tiến hành phẫu thuật. Để hạn chế các tổn thương cho người bệnh, các bác sĩ áp dụng kỹ thuật mổ tim ít xâm lấn để người bệnh không phải chịu đường mổ lớn chẻ xương ức mà chỉ mở đường mổ nhỏ ở sườn phải. Cùng với đường đâm kim ở tĩnh mạch cổ, tĩnh mạch đùi, các bác sĩ đã thiết lập hệ thống tuần hoàn ngoài cơ thể cho người bệnh. Nhóm các bác sĩ Niệu sau đó bộc lộ tĩnh mạch, động mạch thận trái, các bác sĩ Gan mật cô lập hệ thống tĩnh mạch cửa đổ máu về gan để hạn chế máu từ gan đổ vào tĩnh mạch chủ gây mất máu lượng lớn. Tiếp đến là các bác sĩ Mạch máu tiến hành bộc lộ tĩnh mạch chủ dưới, tĩnh mạch thận phải, động mạch thận phải. Khi đã thiết lập được hệ thống tuần hoàn ngoài cơ thể và ê-kíp gây mê để đảm bảo huyết động học, ê-kíp mạch máu đã mở tĩnh mạch chủ lấy chồi bướu dài hơn 10 cm từ nhĩ xuống thận trái. Sau đó, ê-kíp tiết niệu cắt thận trái, khâu tĩnh mạch chủ (hình đính kèm).
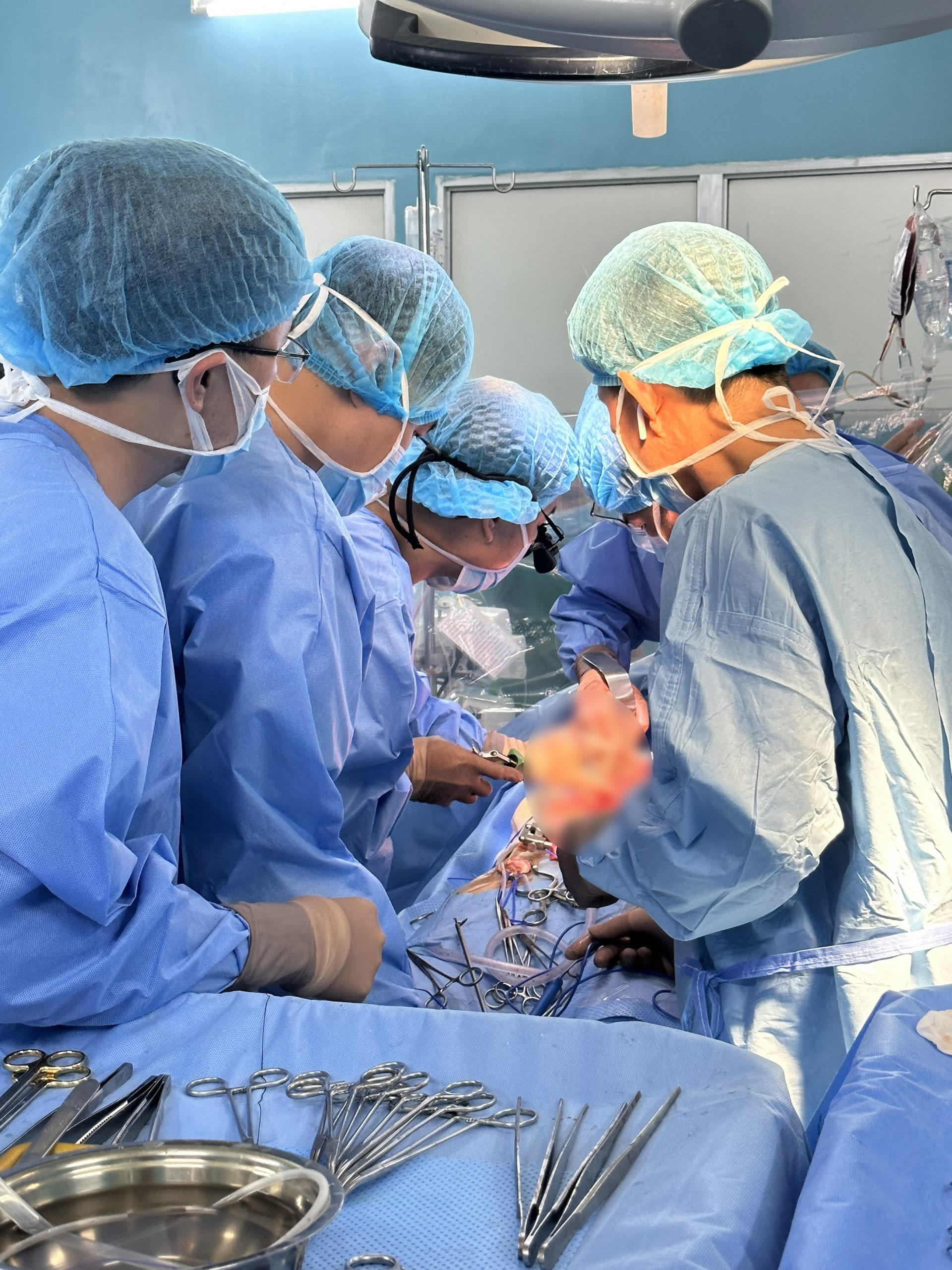 Các bác sĩ đang phẫu thuật cho người bệnh P.H.P
Các bác sĩ đang phẫu thuật cho người bệnh P.H.P
BS.CKII. Hồ Khánh Đức, Trưởng khoa Phẫu thuật Tim-Mạch máu Bệnh viện Bình Dân cho biết: “Cuộc phẫu thuật diễn ra khoảng 6 giờ, toàn bộ thời gian chạy tuần hoàn ngoài cơ thể là 60 phút. Thời gian mở nhĩ, mở tĩnh mạch chủ để lấy chồi bướu trong khoảng 20 phút. Sau phẫu thuật, các bác sĩ đảm bảo huyết động học cho người bệnh, cắt toàn bộ khối bướu, đảm bảo nguyên tắc điều trị của ung thư thận, không để cho khối bướu chạy về tim lấp động mạch phổi. Đồng thời, người bệnh không bị mất máu khối lượng lớn. Đây là cuộc mổ khó khăn, bệnh lý nền phức tạp, nguy cơ tử vong lên tới 90%. Với sự quyết tâm của ban lãnh đạo bệnh viện, sự phối hợp tốt đa chuyên khoa của tim mạch, tiết niệu và vai trò quan trọng gây mê hồi sức đã giúp cho ca phẫu thuật thành công. Hậu phẫu ngày đầu tiên người bệnh đã rút nội khí quản, tự thở được, các dấu hiệu sinh tồn đều ổn định. Người bệnh xuất viện vào ngày hậu phẫu thứ 7”.
TS.BS. Phạm Phú Phát, Trưởng khoa Niệu A Bệnh viện Bình Dân chia sẻ: “Các trường hợp bướu thận tại Bệnh viện Bình Dân không hiếm và hằng năm chúng tôi phẫu thuật đến cả ngàn trường hợp từ phẫu thuật bảo tồn thận cho người bệnh có bướu ở giai đoạn sớm cho đến cắt bướu toàn phần. Nhưng trường hợp bướu thận có chồi ăn lan phức tạp tiến lên gần tim rất nguy hiểm đòi hỏi phải phối hợp đa chuyên khoa để giải quyết các vấn đề bệnh lý cho người bệnh chỉ trong một cuộc mổ. Đối với phẫu thuật lớn như thế này, cần phải có rất nhiều các chuyên khoa phối hợp hiệu quả để kiểm soát tai biến biến chứng”.
Với vai trò là bệnh viện chuyên khoa tuyến cuối, thường xuyên gặp những ca bệnh phức tạp nên Bệnh viện Bình Dân có lợi thế với quy trình bài bản và có đội ngũ bác sĩ giàu kinh nghiệm. Để thực hiện thành công những trường hợp như trên, cần có kế hoạch phẫu thuật chi tiết, các bác sĩ nhiều chuyên khoa phải phối hợp nhịp nhàng với những trang thiết bị hiện đại và tranh thủ từng phút giây trên bàn mổ để cứu tính mạng người bệnh. Người dân cần khám sức khỏe định kỳ hàng năm, nhất là những người lớn tuổi có bệnh nền như đái tháo đường, xơ vữa mạch máu. Như trường hợp ông P., nếu phát hiện sớm thì người bệnh có thể tránh khỏi tiểu máu đại thể, khối bướu phát triển xa từ thận trái đến gần tim và nhiều nguy cơ đe dọa tính mạng người bệnh.
Tấn Tài
